1.0 GENERALITA’
Muffe e lieviti sono organismi viventi che appartengono al regno dei funghi, e le cellule che li compongono sono cellule eucariote, e non procariote come le cellule batteriche.
I lieviti sono organismi unicellulari non filamentosi con diametro di circa 3-5 μm, e presentano una spessa parete cellulare formata da glucano (60%), mannano (25%), proteine/lipidi (10%) e chitina (5%); aerobi obbligati o anaerobi facoltativi si riproducono per gemmazione. Da una cellula si forma una piccola protuberanza, gemma, che man mano si ingrandisce; avvenuta la divisione del nucleo nella cellula madre, uno dei nuovi nuclei passa nella gemma, in cui si è riversato anche parte del citoplasma con tutti i suoi costituenti. Infine la cellula figlia si separa e può a sua volta gemmare. La stessa cellula madre può produrre più cellule figlie attraverso la gemmazione. Talvolta le cellule dei lieviti e la loro progenie aderiscono le une alle altre formando catene o “pseudoife”; in questo caso assumono forme pseudomiceliali.

fig. 1 saccharomycodes ludwigii, lievito isolato dal vino.
Le muffe invece, sono organismi pluricellulari costituiti da filamenti definite ife; presentano una spessa parete cellulare formata da chitina (75%), e proteine/lipidi (25%). Aerobi obbligati si riproducono per sporificazione. Il principale elemento della crescita di una muffa è l’ifa, una struttura tubulare ramificata con diametro che varia da 2 a 10 μm, molto più grande cioè di quello di una cellula batterica. Con lo svilupparsi di una colonia le sue ife formano una massa di filamenti intrecciati definita micelio.

fig. 2 spore di muffa al microscopio
Il micelio immerso negli alimenti o nelle superfici è deputato all’assorbimento di sostanze nutritive, il micelio aereo (visibile) invece presenta le cellule riproduttive o spore, e per questo è anche detto micelio riproduttivo.
La riproduzione per sporificazione e gemmazione è definita riproduzione asessuta; tuttavia sia le muffe che i lieviti possono moltiplicarsi anche attraverso la riproduzione sessuata.
2.0 MUFFE, LIEVITI E TOSSINFEZIONI ALIMENTARI
Muffe e lieviti raggruppano un insieme di specie diverse tra di loro, alcune delle quali patogene per l’uomo, altre no. Basti pensare al lievito Saccaromyces cerevisiae utilizzato nei processi di panificazione oppure alle muffe del gorgonzola, importanti per conferire al formaggio un gusto particolare. I lieviti si sviluppano in presenza di zuccheri e sono importanti nel settore alimentare perché fermentano i carboidrati producendo alcool e anidride carbonica. Vengono perciò utilizzati nella produzione del vino e della birra e per far lievitare il pane: infatti, l’anidride carbonica prodotta è un gas e fa gonfiare la pasta del pane, della pizza e di tutti gli altri alimenti lievitati (brioches ecc…).
Per quanto riguarda le muffe, alcune specie presenti sulla pelle dei salami svolgono un ruolo fondamentale nella maturazione e nell’affinamento degli insaccati intervenendo in diversi processi, come la regolazione del grado di umidità, la disacidificazione e la proteolisi , e influenzano notevolmente la formazione del gusto del prodotto. Però non tutte le muffe provocano alterazioni gradevoli dei cibi; ad esempio muffe del genere Penicillium si ritrovano spesso sugli agrumi (arance, limoni) dove formano una patina blu-verdastra, mentre nei cereali e nelle farine si può ritrovare l’Aspergillus. Le specie appartenenti al genere Thamnidium si rinvengono frequentemente sulle carni refrigerate dove determinano fenomeni di ammuffimento.
Le muffe patogene che contaminano i cibi possono causare tossinfezioni alimentari, con conseguenti sintomi quali vomito e diarrea; ad esempio la muffa Mucor circinelloides isolata da yogurt può causare patologie gastrointestinali.
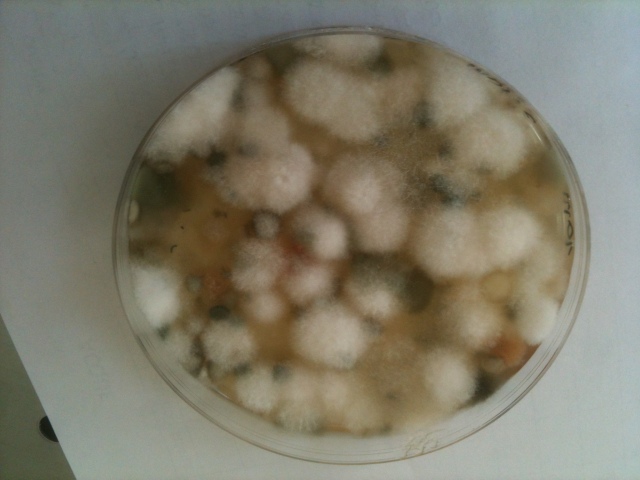
fig 3 muffe isolate da un campione di semola di grano su terreno di coltura dichloran glycerol agar base

fig 4 muffe e lieviti su terreno di coltura rose bengal agar base
2.1 Micotossine
Le specie di muffe in grado di produrre micotossine appartengono nella maggior parte dei casi a tre generi molto diffusi, ovvero Aspergillus, Penicillium e Fusarium, mentre altri generi hanno minore importanza (Claviceps, Alternaria, Cladosporium e Rhizopus).
Le muffe in grado di produrre micotossine si sviluppano con formazioni pulverulente bianche, verdastre o nere sugli alimenti, in particolare sulle derrate alimentari come cereali e frutta secca, e sugli alimenti per il bestiame, quali foraggi, insilati, farine di estrazione.
Le micotossicosi, ovvero le sindromi tossiche derivanti dall’esposizione alle micotossine, sono note già da molto tempo, ma la prima forma di micotossicosi fu ufficialmente riconosciuta solo nel 1800, causata dall’ingestione di grano contaminato da Claviceps purpurea.
Le muffe possono vivere in molti tipi di ambienti, adattandosi bene ad un ampio intervallo di temperature (prediligono quelle elevate, senza però disdegnare quelle più basse) e in presenza di un tenore di umidità elevata.
Lo sviluppo di muffe e la produzione di micotossine è possibile nella produzione primaria, ovvero durante la coltivazione delle piante nei terreni, ma può avvenire anche durante le fasi che seguono e che caratterizzano la produzione secondaria, ovvero manipolazione, trasformazione e conservazione dei prodotti alimentari.
Le micotossine presentano strutture chimiche diverse in quanto prodotte da specie diverse o da ceppi diversi della stessa specie fungina, ma si possono tuttavia riunire in gruppi di prodotti simili, ovvero:
- aflatossine, prodotte soprattutto dall’Aspergillus;
- fumosinine, zearalenone e tricoteceni, prodotti dal Fusarium;
- ocratossina e patulina, prodotte dal Penicillium e Aspergillus.
Vediamo nel dettaglio le varie tipologie di micotossine.
AFLATOSSINE: prodotte da funghi appartenenti alla classe degli Ascomiceti, genere Aspergillus, ed in particolare A. flavus e A. parasiticus. Le aflatossine sono derivati difuranocumarinici, a basso peso molecolare, alto punto di fusione ed elevata. Fra le 18 aflatossine finora isolate 5 sono considerate rilevanti sia per diffusione che per tossicità e sono l’aflatossina B1, l’aflatossina B2, l’aflatossina G1, l’aflatossina G2 e l’aflatossina M1.
I fattori che influiscono sulla produzione di aflatossine possono suddividersi in fisici, nutrizionali e biologici. I fattori fisici includono temperatura, umidità relativa, luce, grado di aerazione e pH. In generale la temperatura ottimale è compresa nell’intervallo 25-28°C. Un clima caratterizzato da temperatura elevata seguita da brusco calo (giornate calde e notti fredde, temporali) favorisce la produzione di aflatossine. La produzione di aflatossine risulta particolarmente abbondante in stagioni con temperature superiori alla media e piovosità inferiore alla media; gli insetti sono da considerare tra i maggiori responsabili della contaminazione sia per la veicolazione delle spore fungine, sia per il danneggiamento alla pianta. Anche l’umidità relativa del substrato e l’umidità relativa ambientale sono fattori critici per la produzione di aflatossine, che aumenta quando la disponibilità di acqua varia in più o in meno (stress idrico) e si porta a livelli non più ottimali per lo sviluppo delle muffe.
Le quantità maggiori di aflatossine sono prodotte a pH acidi. Valori di pH<6 favoriscono B1 e B2, valori di pH>6 favoriscono G1 e G2. Valori massimi di aflatossine si ottengono in un intervallo di pH tamponato tra 5 e 6.
Quanto al substrato su cui crescono le muffe, questo condiziona la produzione di micotossine. A. flavus è aflatossinogeno su arachidi, pistacchi, spezie, frumento, mais, orzo, crusca, semi di soia, semi di cotone, piselli, sorgo e miglio. Non ne produce affatto su riso, ed infatti il riso fermentato da questo micete viene utilizzato per la produzione della bevanda sakè e per la produzione industriale dell’enzima diastasi. In generale, la produzione di aflatossine è più abbondante su substrati ricchi di carboidrati, infatti, le fonti preferite di carbonio per la biosintesi di aflatossine sono glucosio, saccarosio e fruttosio.

fig 5 mais contaminato da spergillus spp.
FUMOSININE, ZEARALENONE E TRICOTECENI: prodotte da diverse specie di Fusarium e in particolare da F.graminearum, F. gulmorum e F. equiseti.
Le fumonisine sono un gruppo di sostanze strutturalmente correlate prodotte principalmente dalla specie Fusarium moniliforme e F. proliferatum, sebbene anche altre specie ne siano potenzialmente produttrici. Le fumonisine sono diesteri dell’acido tricarballilico e polialcoli, caratterizzati da una struttura molto simile a quella della sfingosina. Anche le fumonisine, come la gran parte delle altre micotossine, sono dotate di una certa termostabilità. La potente azione inibente delle fumonisine sulla sintesi degli sfingolipidi sembra essere alla base degli effetti tossici provocati da queste sostanze e della loro attività.
Gli zearalenoni sono prodotti da diverse specie di Fusarium e in particolare da F. graminearum, F. gulmorum e F. equiseti. Lo zearalenone è un lattone dell’acido resorcilico, che si ritrova spesso nei cereali, ed in particolare nel mais, frumento, sorgo, orzo e nell’avena.
OCRATOSSINE E PATULINA: le ocratossine sono un gruppo di metaboliti strutturalmente simili, prodotti da funghi del genere Aspergillus e Penicillium, in particolare da A. ochraceus e da P. viridicatum. Quelle attualmente conosciute sono l’ocratossina A (OA) e la B (OB) e delle due quella più tossica è la OA.
Dal punto di vista chimico l’OA è costituita da un derivato cumarinico legato alla fenilalanina, mentre l’OB consiste nell’analogo privo di un atomo di cloro.
La biotrasformazione dell’OA è dipendente dal citocromo P450 sia nell’uomo sia negli animali e porta alla formazione di intermedi metabolicamente attivi probabilmente responsabili dell’azione cancerogena e di altri effetti tossici. Il suo assorbimento avviene nel tratto gastrointestinale e, attraverso la circolazione enteroepatica, può essere escreta e riassorbita.
Il principale organo bersaglio dell’OA è il rene, ma per dosi sufficientemente elevate si ha tossicità anche a livello epatico con infiltrazione grassa e accumulo di glicogeno negli epatociti (per blocco del sistema enzimatico delle fosforilasi).
Tra i prodotti che con più frequenza vengono trovati contaminati vi sono l’orzo, il sorgo, il mais, il caffè crudo in grani (la tostatura denatura le ocratossine) e vari prodotti da forno; ma più preoccupante è la presenza di OA nei mangimi animali.
3.0 BIBLIOGRAFIA E SITOGRAFIA
- Bernard D. Davis, Renato Dulbecco, Herman N. Eisen . Microbiologia.
- Formaggi Italiani – Storie e tecniche di preparazione, Mario Vizzardi – Piero Maffeis Muffe e Alimenti, Ivan Dragoni – Carlo Cantoni.
- Giorgio Gilli. Professione igienista. Manuale dell’igiene ambientale e territoriale, Casa editrice ambrosiana, 2010. Lo Nostro Antonella, malattie trasmesse da alimenti.
- http://www.funsci.com/fun3_it/guida/guida3/micro3.htm
- http://www.millevigne.it/index.php/il-periodico/81-n-2-2013/enologia/205-il-controllo-microbiologico-in-vinificazione
- http://www.textbookofbacteriology.net/
- http://www.terraevita.it/aflatossine-mais-controllo-biologico/
- Istituto Zooprofilattico Sperimentale della Lombardia e dell’Emilia Romagna “B. Ubertini” Dr. Roberto Piro Dr. Alberto Biancardi: micotossine.
- Introduzione alla microbiologia, Eudes Lanciotti.
- Soo Chan Lee, R. Blake Billmyre, Alicia Li, Sandra Carsonb, Sean M. Sykesc, Eun Young Huhd, Piotr Mieczkowski, Dennis C. Ko, Christina A. Cuomo, Joseph Heitman. Analysis of a Food-Borne Fungal Pathogen Outbreak: Virulence and Genome of a Mucor circinelloides Isolate from Yogurt. american society for microbiology.
- Rapporti ISTISAN 05/42 2005¸ Le micotossine nella filiera agro-alimentare. Istituto Superiore di Sanità, Roma, 29-30 novembre 2004. Atti a cura di Marina Miraglia e Carlo Brera.
Associazione culturale Scoiattolo Rampante
 René Magritte (Google immagini)
René Magritte (Google immagini) 










